akute myeloische Leukämie
- Martin Döhring

- 23. Feb.
- 2 Min. Lesezeit
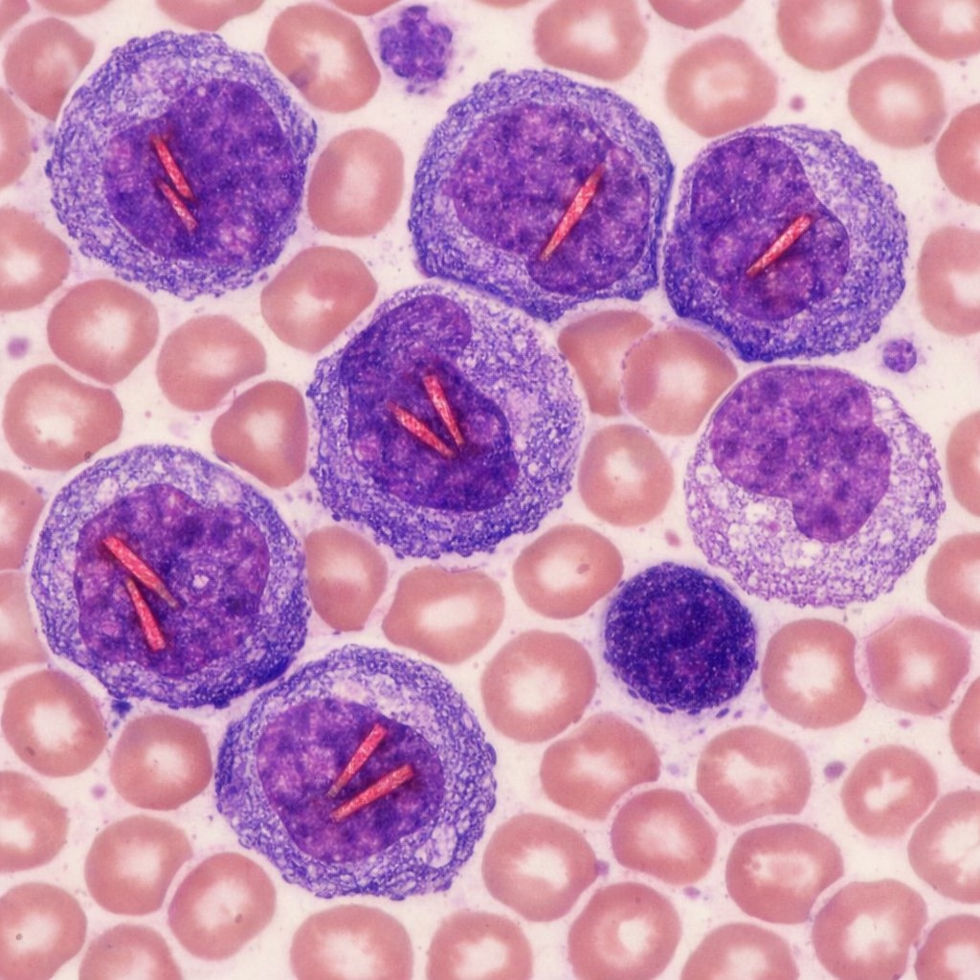
Die medikamentöse Therapie bei einer akuten myeloischen Leukämie (AML) hängt stark von Faktoren wie Alter, Allgemeinzustand (Fitness), genetischen Mutationen und Subtypen der Erkrankung ab. Es gibt keine einheitliche Behandlung, sondern individualisierte Ansätze, die in Leitlinien wie denen der Onkopedia (Stand: September 2025) empfohlen werden. Die Therapie gliedert sich typischerweise in Phasen: Induktion (Ziel: Remission erreichen), Konsolidation (Remission festigen) und ggf. Erhaltung. Gezielte Therapien kommen bei spezifischen Mutationen zum Einsatz. Wichtig: Dies ist eine allgemeine Übersicht basierend auf aktuellen Richtlinien – eine persönliche Therapieentscheidung muss immer durch einen Facharzt erfolgen, da AML eine lebensbedrohliche Erkrankung ist.
Therapie für intensiv behandelbare ("fitte") Patienten (meist jünger als 60–70 Jahre, kurative Intention)
Induktionstherapie: Standard ist das "7+3"-Schema mit kontinuierlicher Gabe von Cytarabin (ARA-C) über 7 Tage kombiniert mit einem Anthracyclin (z. B. Daunorubicin, Idarubicin oder Mitoxantron) über 3 Tage. Dies erreicht Remissionsraten von 40–80 %.
Bei CD33-positiver AML mit günstigen genetischen Merkmalen (z. B. CBF-AML, NPM1-Mutation ohne FLT3-ITD oder bZIP-CEBPA-Mutation): Ergänzung mit dem Antikörper-Wirkstoff-Konjugat Gemtuzumab-Ozogamicin (GO).
Bei FLT3-Mutation (FLT3-ITD oder -TKD): Hinzufügung eines FLT3-Inhibitors wie Midostaurin oder Quizartinib zur Standard-Chemotherapie.
Konsolidationstherapie: Hohe Dosen Cytarabin (z. B. im HOPE-Protokoll mit GO bei günstigen Subtypen) oder allogene Stammzelltransplantation (allo-SCT) bei intermediärem/ungünstigem Risiko. Bei FLT3-mutiert: Allo-SCT priorisiert, ggf. mit Erhaltung durch Sorafenib.
Erhaltungstherapie: Nicht routinemäßig, aber bei FLT3-ITD nach allo-SCT: Sorafenib. MRD-Überwachung (messbare Resterkrankung) kann low-dose Cytarabin oder gezielte Mittel rechtfertigen.
Therapie für ältere oder "unfitte" Patienten (weniger intensive Ansätze, palliativ oder remissionsorientiert)
Induktion und Konsolidation: Hypomethylierende Agenten (HMA) wie Azacitidin oder Decitabin in Kombination mit Venetoclax (BCL2-Inhibitor), was Remissionsraten von 30–40 % erzielt. Alternativ low-dose Cytarabin allein oder in Kombination.
Bei spezifischen Mutationen: Ergänzende gezielte Therapien, z. B. FLT3-Inhibitoren (Gilteritinib bei Rezidiv) oder IDH-Inhibitoren.
Erhaltung: Fortsetzung der HMA + Venetoclax-Zyklen.
Gezielte Therapien basierend auf genetischen Subtypen
Die AML-Therapie wird zunehmend durch genetische Analysen (z. B. NGS) gesteuert:
FLT3-mutiert: Midostaurin, Quizartinib oder Gilteritinib.
IDH1/2-mutiert: IDH-Inhibitoren wie Ivosidenib oder Enasidenib.
KMT2A-rearrangiert: Menin-Inhibitoren (z. B. in Studien).
CBF-AML oder NPM1-mutiert: GO-Zusatz.
Bei therapie-assoziierter AML (tAML) oder myelodysplastischer AML (AML-MRC): HMA + Venetoclax oder intensive Therapie mit allo-SCT.
Zusätzlich können supportive Maßnahmen wie Antimykotika (z. B. bei Target-Therapien) oder Wachstumsfaktoren (G-CSF) indiziert sein. Bei Rezidiv: Re-Induktion oder neue Kombinationen, oft in klinischen Studien.
Für detaillierte Empfehlungen empfehle ich die Konsultation der Onkopedia-Leitlinien oder einen Hämatologen, da Therapien kontinuierlich weiterentwickelt werden (z. B. neue Inhibitoren wie Ceplene/Histamin-Dihydrochlorid für Erhaltung).


### Molekularbiologische Unterschiede zwischen ALL und AML
Auf molekularbiologischer Ebene unterscheiden sich akute lymphatische Leukämie (ALL) und akute myeloische Leukämie (AML) in der Dysregulation von Transkriptionsfaktoren, Signalwegen und epigenetischen Mechanismen. Diese Unterschiede spiegeln den unterschiedlichen Ursprung wider: ALL entsteht aus lymphoiden Vorläufern, AML aus myeloiden. Hier eine tabellarische Übersicht basierend auf aktuellen Erkenntnissen:
| Aspekt | Akute lymphatische Leukämie (ALL) | Akute myeloische Leukämie (AML) |
|-------------------------|-----------------------------------|---------------------------------|
| Transkriptionsfaktoren | Häufige Dysregulation lymphoid-spezifischer Faktoren wie PAX5 (wichtig für B-Zell-Entwicklung), IKZF1 (Ikaros; Deletionen in B-ALL führen zu blockierter Differenzierung). In T-ALL: TAL1, LMO2. MLL-Fusionen (z. B. MLL/AF4) aktivieren HOX-Gene (z. B. HOXA9). | Myeloid-spezifische Faktoren wie RUNX1 (Mutationen blockieren Differenzierung), CEBPA (beeinträchtigt Granulozyten-Entwicklung), GATA2. Häufig HOXA9-Über-expression in MLL-rearranged AML. Zinkfinger-Transkriptionsfaktoren (ZNF…